Эпилепсия — это хроническое неврологическое заболевание, характеризующееся повторными приступами судорог или другими нарушениями мозговой активности. По данным ВОЗ, в мире более 50 миллионов людей больных эпилепсией, что делает ее одним из самых распространенных неврологических расстройств. Заболевание может быть как врожденным, так и приобретенным вследствие травм, инсультов, инфекции или других расстройств мозга.
Содержание:
Причины эпилепсии могут быть очень многообразны. Среди наиболее частых:
У людей, больных эпилепсией, триггером, провоцирующим приступ, бывают:
Формирование эпилептогенного очага
В норме через нейроны проходят электрические импульсы, помогающие регулировать различные функции тела. Однако при эпилепсии некоторые нейроны становятся очень возбужденными и начинают генерировать хаотические электрические сигналы.
Если группа нейронов постоянно работает в гиперактивном режиме, они формируют эпилептогенный очаг — зону мозга, являющуюся источником приступов. Когда активность нейронов превышает определенный порог, она распространяется на соседние участки. Проявления заболевания зависят от того, какие области вовлечены. Если поражены двигательные зоны, возникают судороги. При поражении сенсорных зон человек может ощущать странные запахи, видеть вспышки света; лобной доли — выдавать эмоциональные реакции.
Если эпилепсия длится долго, мозг адаптируется к патологической активности и создает стабильную эпилептическую сеть. Приступы становятся более частыми, болезнь тяжелее поддается лечению.
Чем раньше будет выявлена патология, тем проще ее лечить и тем легче предотвратить осложнения.
Эпилепсия классифицируется по месту возникновения приступов и их характеру. При этом выделяется фокальная, генерализованная форма, эпилепсия детей и новорожденных и другие виды.
Это одна из самых распространенных форм, при которой эпилептогенный очаг находится в конкретном участке мозга, а не распространяется сразу на весь мозг. Проявляться как у детей, так и у взрослых.
Симптомы зависят от локализации очага. Бывают:
Самый распространенный тип фокальной эпилепсии — височная. Она сопровождается нарушениями сознания, ощущением дежавю, появлением необычных запахов. Если эпилептогенный очаг содержится в лобной части, возможно внезапные движения, эмоциональные всплески. Если в теменной части — сенсорные симптомы (покалывание, онемение). Если в затылке — зрительные галлюцинации, вспышки света.
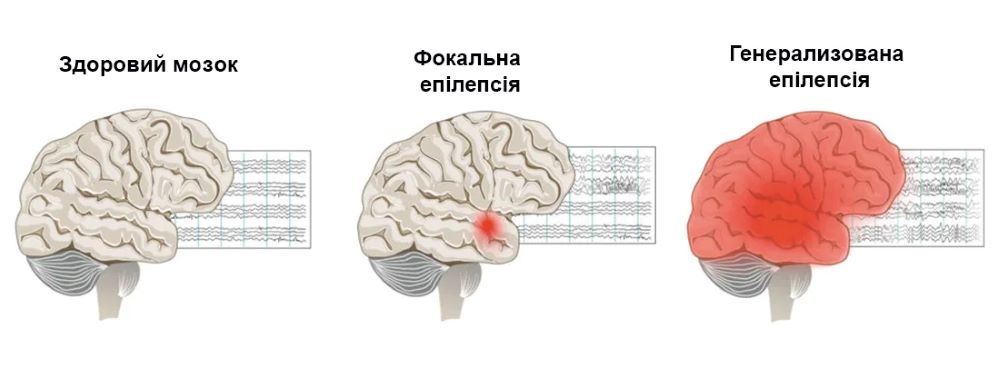
Чем отличается генерализованная форма эпилепсии от фокальной
При генерализованной форме патологические импульсы с самого начала обхватывают весь мозг. В отличие от фокального типа, у пациента нет «предупредительных» симптомов перед приступом.
При этом выделяются:
Эта категория может проявляться как фокальными или генерализированными атаками, или их сочетанием, но из-за недостаточности данных или неоднозначности результатов обследования точная причина их возникновения остается невыясненной. Этот термин заменил устаревшее понятие «криптогенная эпилепсия», он акцентирует внимание на временной неопределенности, а не предположении о скрытой причине приступов.
Неизвестное происхождение болезни бывает связано с ограничением технологических возможностей диагностики, неполным анамнезом или другими факторами. Такой диагноз часто выставляется на начальных стадиях, когда собираются данные о заболевании или отмечается нечеткая клиническая картина.
Диагностика включает ЭЭГ, МРТ и клинический анализ приступов. Понимание вида эпилепсии критично для выбора правильного метода лечения болезни.